Humani papiloma virus ili skraćeno HPV je jedan od najčešćih virusa koji pogađa ljudsku populaciju i odgovoran je za brojne zdravstvene probleme, uključujući i određene tipove raka.
HPV virus prenosi se uglavnom putem seksualnog kontakta i može inficirati kožu i sluzokože genitalnog područja, ali i druge delove tela.
Mnogi ljudi mogu biti nosioci ovog virusa bez ikakvih simptoma, dok kod drugih infekcija može dovesti do razvoja bradavica, papiloma, pa čak i karcinoma.
U ovom članku objasnićemo šta je HPV, koji su simptomi, kako se prenosi, koje vrste postoje, kao i kako izgleda postavljanje dijagnoze i lečenje.
Pored toga, biće reči o prevenciji i HPV vakcini.
Šta je HPV virus?
HPV je grupa virusa koja obuhvata više od 200 različitih tipova, od kojih oko 40 može inficirati genitalno područje, kao i druge sluzokože i kožu.
Ovi virusi pripadaju porodici papiloma virusa i prenose se uglavnom putem direktnog kontakta kože sa kožom.
HPV može izazvati različite promene na telu, uključujući bradavice na rukama, stopalima, genitalijama, kao i promene u usnoj šupljini i grlu.
Tipovi HPV-a se dele na niskorizične i visokorizične.
Niskorizični tipovi obično uzrokuju benigne promene, kao što su genitalne bradavice, dok visokorizični tipovi mogu dovesti do razvoja različitih vrsta karcinoma, uključujući rak grlića materice.
HPV infekcija je veoma česta i većina ljudi će je imati u nekom trenutku svog života, često bez ikakvih simptoma.
U većini slučajeva, organizam uspeva da se izbori sa virusom i on nestaje sam od sebe.
Međutim, kod određenog broja ljudi, virus može opstati u organizmu i dovesti do ozbiljnijih zdravstvenih problema.
Vrste HPV virusa
HPV virusi su grupisani u dve osnovne kategorije prema svom potencijalu da izazovu bolesti:
- Niskorizični tipovi
- Visokorizični tipovi
Svaka od ovih kategorija uključuje različite tipove virusa sa specifičnim karakteristikama i efektima na telo.
Niskorizični HPV tipovi
Niskorizični tipovi HPV-a obično ne uzrokuju ozbiljne zdravstvene probleme i povezani su sa benignim promenama na koži i sluzokoži.
Najčešći simptomi ovih tipova su bradavice koje se mogu pojaviti na različitim delovima tela.
Najpoznatiji niskorizični tipovi uključuju HPV 6 i 11, koji su odgovorni za više od 90% slučajeva genitalnih bradavica.
Takođe, mogu izazvati bradavice na anusu i grkljanu, a iako su neprijatne, ove promene retko dovode do karcinoma.
Visokorizični HPV tipovi
Visokorizični tipovi HPV-a imaju potencijal da izazovu promene u ćelijama koje mogu dovesti do razvoja karcinoma ako se ne leče.
Ovi tipovi su najčešće asimptomatski, što znači da osoba može biti zaražena godinama, a da toga nije svesna.
Najčešći visokorizični tipovi uključuju:
- HPV 16 i 18: Ovi tipovi su odgovorni za oko 70% slučajeva raka grlića materice, a povezani su i sa rakom anusa, vulve, vagine, penisa i orofaringealnim karcinomima, odnosno rakom u grlu, bazi jezika i krajnika.
- HPV 31, 33, 45, 52 i 58: Ovi tipovi su takođe visokorizični i mogu dovesti do prekancerogenih promena na grliću materice i drugih sluzokoža.
Ostali tipovi
Pored genitalnih i oralnih promena, HPV virusi mogu uzrokovati bradavice na drugim delovima tela.
Neki od tipova koji su povezani sa kožnim bradavicama uključuju:
- HPV 1, 2 i 4: Povezani su sa pojavom običnih bradavica na rukama, stopalima i drugim delovima tela.
- HPV 3 i 10: Povezani su sa ravnim bradavicama, koje su češće kod dece i mladih.
Simptomi i kliničke manifestacije HPV infekcija
Infekcija humanim papiloma virusom može uzrokovati različite kliničke manifestacije, u zavisnosti od tipa virusa i mesta infekcije.
Manifestacije mogu uključivati benigne lezije poput bradavica, kao i ozbiljnija stanja, uključujući malignitete.
Neke infekcije su asimptomatske i prolaze neprimećene, dok druge uzrokuju vidljive promene na koži i sluzokožama.
Obične bradavice
Obične bradavice, ili verrucae vulgaris, su najčešća manifestacija HPV infekcije i obično se javljaju na rukama, prstima, licu ili kolenima.
Nastaju kao male, izbočene izrasline koje imaju hrapavu površinu i izgledaju kao male kvržice boje kože.
Obično su bezbolne, ali mogu postati bolne ako se iritiraju.
Najčešće ih uzrokuje HPV tip 2, a infekcija se prenosi kontaktom s oštećenom kožom, kao i preko zajedničkih predmeta.
Bradavice mogu spontano nestati, ali ponekad traju godinama i zahtevaju tretman.
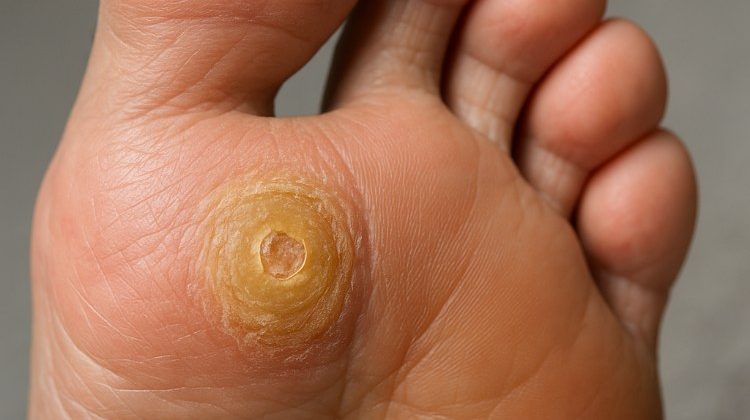
Palmoplantarne bradavice i plantarne ciste
Palmoplantarne bradavice i plantarne ciste bradavice se javljaju na tabanima i dlanovima.
Palmoplantarne bradavice, poznate kao myrmecia, često uzrokuju bol pri hodanju zbog pritiska koji se vrši na bradavicu prilikom stajanja ili hodanja, a najčešći uzročnik je HPV tipa 1.
Plantarne ciste su vrsta bradavica koje se pojavljuju duboko u koži i imaju tendenciju da budu bolne i teže za lečenje.
Obično se manifestuju kao tvrde, zadebljale lezije sa tamnim tačkicama unutar njih, koje su zapravo sitni krvni sudovi.
Ravne bradavice
Verrucae planae ili ravne bradavice su glatke, spljoštene izrasline koje se često javljaju u grupama, posebno na licu, vratu, rukama ili nogama.
Manje su izražene u odnosu na obične bradavice i češće se javljaju kod dece i mlađih osoba.
Ravne bradavice mogu biti blago ružičaste, svetlobraon ili boje kože, a zbog svoje ravne površine često prođu neprimećene.
Njihov uzrok je obično HPV tip 3, 10, 28 i 49.
Oralne bradavice
Oralne bradavice uzrokovane HPV infekcijom pojavljuju se na sluzokoži usne šupljine, jeziku, desni, usnama ili u grlu.
Obično su bele ili ružičaste boje i mogu biti pojedinačne ili u grupama, a uglavnom su bezbolne.
Ipak, oralne bradavice mogu ometati govor, žvakanje ili gutanje, naročito kada se nalaze na većim površinama.
Oralne bradavice često prolaze spontano, ali u nekim slučajevima zahtevaju tretman zbog lokalne iritacije ili rizika od širenja.
HPV tipovi 6 i 11 su najčešći uzročnici ovih lezija.
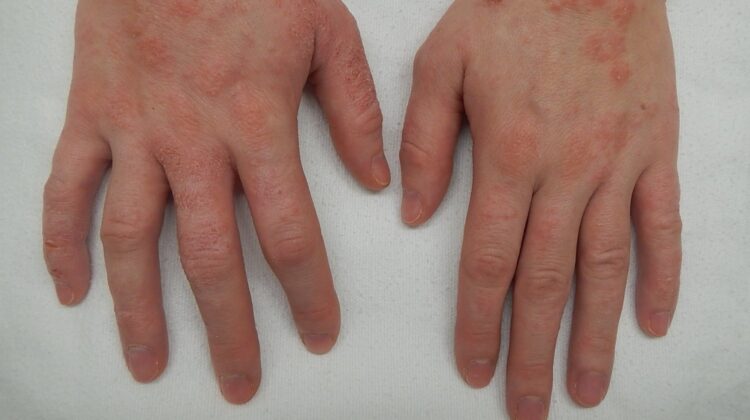
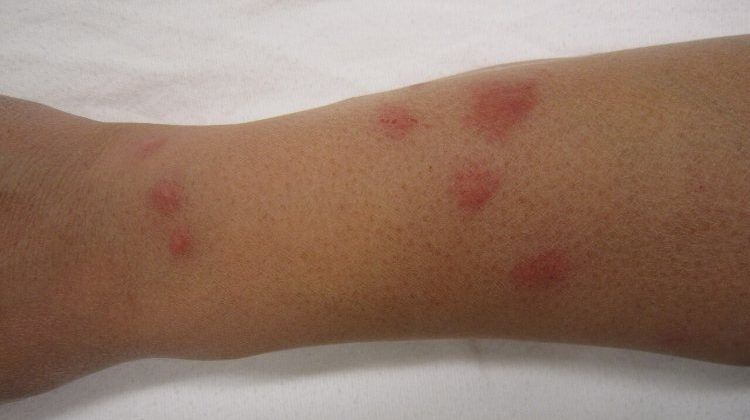
Genitalne bradavice
Genitalne bradavice su jedan od najčešćih oblika manifestacije HPV infekcije i uglavnom su povezane sa niskorizičnim tipovima HPV-a, najčešće tipovima 6 i 11.
Ove bradavice se pojavljuju na genitalijama, anogenitalnom području, ali i u uretri, vagini ili rektumu.
Pojavljuju se kao male, mekane, ružičaste ili sive izrasline, koje mogu biti pojedinačne ili grupisane u većim površinama, stvarajući izgled nalik cvetu karfiola.
Genitalne bradavice su bezbolne, ali mogu uzrokovati svrab, nelagodnost ili krvarenje.
Iako nisu opasne po život, genitalne bradavice mogu izazvati značajnu nelagodu, a njihovo lečenje uključuje uklanjanje putem krioterapije, elektrokoagulacije ili laserom.
Bowenova papuloza i Bowenova bolest
Bowenova papuloza je stanje uzrokovano uglavnom visokorizičnim tipovima HPV-a, kao što su 16 i 18, koje se manifestuje pojavom malih, smeđih ili crvenkastikih papula, koje su obično prisutne na genitalijama i mogu postojati mesecima ili godinama bez simptoma.
Iako papule izgledaju benigno, one predstavljaju preinvazivnu fazu raka.
Bowenova bolest je slična Bowenovoj papulozi, ali predstavlja napredniji stadijum, pri čemu dolazi do maligne transformacije tkiva.
Manifestuje se kao hronična, crvenkasta ili ljuskava lezija koja može progresivno rasti.
Obe bolesti zahtevaju ranu dijagnozu i lečenje kako bi se sprečio razvoj invazivnog karcinoma, a lečenje uključuje lokalne tretmane kao što su krioterapija, laserska terapija ili hirurško uklanjanje.
Maligne bolesti
HPV infekcija, posebno visokorizični tipovi poput HPV-a 16 i 18, može dovesti do razvoja intraepitelnih neoplazija, što predstavlja preinvazivni stadijum malignih bolesti.
Ove promene zahvataju epitelne ćelije sluzokoža i mogu se javiti u različitim delovima tela, uključujući grlić materice, vulvu, vaginu, penis, anus, pa čak i usta i grlo.
Ukoliko se ne leče, intraepitelne neoplazije mogu napredovati u invazivne oblike karcinoma, kao što su rak grlića materice, rak anusa ili orofaringealni karcinom.
Dijagnoza ovih stanja često se postavlja putem skrininga, kao što su PAPA test, kolposkopija ili biopsija, a lečenje može uključivati lokalne ablativne metode, hirurgiju ili kombinaciju sa radioterapijom i hemoterapijom u zavisnosti od stadijuma bolesti.
Fokalna epitelna hiperplazija
Hekova bolest ili fokalna epitelna hiperplazija, je redak oblik HPV infekcije, karakterističan za sluzokožu usta.
Ovaj poremećaj se manifestuje kao više malih, ravnih ili blago izdignutih lezija koje pokrivaju unutrašnjost usana, obraza i jezika.
Najčešće se javlja kod dece i mladih osoba, a povezuje se sa HPV tipovima 13 i 32.
Ove lezije su bezbolne i nisu povezane s malignitetom, ali mogu ometati normalnu funkciju usne šupljine, poput govora i jela.
Bolest je obično benigna i ne zahteva lečenje, ali u nekim slučajevima lezije mogu trajati duže i izazvati estetske ili funkcionalne smetnje.
Epidermodysplasia verruciformis
Epidermodysplasia verruciformis, skraćeno EDV, je retka genetska bolest koja izaziva preosetljivost na HPV infekcije.
EDV uzrokuje hronične, kožne lezije nalik ravnim bradavicama ili ljuskavim mrljama koje pokrivaju veću površinu kože i često su hiperpigmentovane ili svetlobraon boje.
HPV tipovi koji uzrokuju EDV obično su 5 i 8, a infekcija može dovesti do razvoja malignih tumora, poput karcinoma kože, posebno kada su lezije izložene suncu.
Lezije se obično javljaju u detinjstvu, a zbog visokog rizika od maligniteta, pacijenti sa ovim stanjem zahtevaju redovne kontrole dermatologa i zaštitu od UV zračenja.
Buschke-Lowensteinovi tumori
Buschke-Lowensteinovi tumori nazivaju se još i džinovski kondilom, a predstavljaju redak, ali agresivan oblik genitalnih bradavica.
Ovi tumori nastaju spajanjem velikih kondiloma, stvarajući masivne izrasline nalik tumorima, koje rastu polako, ali mogu postati destruktivne i prodreti u okolna tkiva.
Najčešće su lokalizovani u anogenitalnom području i povezani su sa HPV tipovima 6 i 11.
Iako se ne šire metastazama, mogu biti invazivni, uzrokujući ozbiljna oštećenja, pa je često neophodno lečenje koje uključuje hirurško uklanjanje tumora.
Rizik od recidiva kod ovog stanja je visok, što često zahteva dugotrajno lečenje i praćenje.
Seboroična keratoza
Seboroična keratoza je benigno kožno stanje koje nije direktno povezano s infekcijom HPV-om, ali se povremeno može javiti kod osoba s HPV infekcijom.
Ove izrasline su obično tamne, ljuskave, voštane teksture i javljaju se na licu, vratu, grudima ili leđima.
Seboroična keratoza se češće javlja kod starijih osoba, a tačan uzrok nije potpuno poznat.
Ove lezije obično ne uzrokuju tegobe osim u estetskom smislu, ali usled trenja i kontakta sa odećom može doći do iritacije i pojave svraba.
Lečenje se obično nije potrebno, osim ako lezije ne uzrokuju nelagodu ili sumnje na maligne promene, kada se mogu ukloniti krioterapijom, kiretažom ili laserom.
Papilomi sluzokoža gastrointestinalnog, urogenitalnog i respiratornog sistema
HPV virus može uzrokovati razvoj papiloma na sluzokožama gastrointestinalnog, urogenitalnog i respiratornog trakta.
Ove izrasline su male, benigne i mogu se pojaviti u različitim delovima tela, kao što su usna šupljina, grlo, dušnik, jednjak, bešika ili genitalni trakt.
Respiratorni papilomi, koji se razvijaju u grkljanu i traheji, poznati su kao rekurentna respiratorna papilomatoza i mogu otežati disanje ili govor.
U težim slučajevima, respiratorni papilomi mogu zahtevati hirurško uklanjanje kako bi se održala prohodnost disajnih puteva.
Papilomi gastrointestinalnog sistema takođe mogu dovesti do komplikacija, poput otežanog gutanja ili bola, iako su retki.
Dijagnoza i tipizacija HPV virusa
Dijagnoza HPV infekcije obično se postavlja kliničkim pregledom i potvrđuje laboratorijskim testovima.
U mnogim slučajevima, posebno kada su u pitanju bradavice ili druge vidljive lezije, dijagnoza se može postaviti na osnovu samog izgleda promena na koži ili sluzokožama.
Međutim, za potvrdu prisustva virusa, kao i za određivanje njegovog tipa, neophodna su dodatne laboratorijske analize.
Tipizacija HPV virusa predstavlja proces identifikacije specifičnog tipa virusa, što je važno zbog razlika u riziku koje različiti tipovi HPV-a nose.
Postoji preko 200 tipova HPV virusa, od kojih su neki niskorizični, dok drugi, visokorizični, mogu izazvati maligne bolesti.
Načini dijagnoze prisustva HPV infekcije uključuju:
- PAPA test: Papanikolau test je skrining metoda koja koristi se za detekciju abnormalnih ćelija u cerviksu koje mogu biti posledica HPV infekcije. Iako ne detektuje sam virus, može ukazati na promene izazvane infekcijom.
- HPV DNK test: Ovim laboratorijskim testom se se otkriva prisustvo HPV-a u uzorcima uzetim iz grlića materice, anogenitalnog područja ili oralnih sluzokoža. Ovaj test ne samo da potvrđuje prisustvo HPV-a, već i identifikuje njegov tip, omogućavajući razlikovanje između niskorizičnih i visokorizičnih tipova.
- Kolposkopija: Kolposkopija podrazumeva detaljan detaljan pregled cerviksa nakon abnormalnog PAPA testa, kako bi se vizuelno identifikovale promene koje mogu ukazivati na HPV infekciju.
- Biopsija: U slučajevima kada se sumnja na maligne promene, uzima se uzorak tkiva koji se šalje na histološku analizu radi potvrde dijagnoze i određivanja daljih koraka lečenja.
Tipizacija HPV virusa
Tipizacija HPV virusa predstavlja proces identifikacije specifičnog tipa humanog papiloma virusa koji je prisutan u telu.
S obzirom na to da postoji više od 200 različitih tipova HPV-a, tipizacija je ključna za procenu rizika od ozbiljnijih zdravstvenih posledica, jer različiti tipovi virusa imaju različit potencijal za izazivanje bolesti.
U zavisnosti od toga koliki rizik predstavljaju za izazivanje ozbiljnih bolesti, HPV tipovi se grupišu u niskorizičnu i visokorizičnu grupu.
Niskorizični tipovi virusa obično izazivaju benigne promene, poput običnih bradavica na koži, genitalnih bradavica i benignih papiloma na sluzokožama.
Najpoznatiji niskorizični tipovi su HPV 6 i HPV 11, koji su najčešći uzročnici genitalnih bradavica.
Sa druge strane, visokorizični tipovi sa druge strane su povezani sa većim rizikom od razvoja malignih bolesti, kao što su rak grlića materice, anusa, penisa, vagine, vulve i orofaringealnog karcinoma.
Najčešći visokorizični tipovi su HPV 16 i HPV 18, koji uzrokuju većinu slučajeva raka grlića materice.
Postupak tipizacije HPV virusa
Tipizacija se najčešće radi korišćenjem molekularnih metoda, koje omogućavaju identifikaciju tačnog tipa HPV-a prisutnog u uzorku.
Ovi testovi obuhvataju detekciju genetskog materijala virusa i pružaju informacije o tome da li je infekcija izazvana niskorizičnim ili visokorizičnim tipom virusa.
Uzorci za analizu obično se uzimaju sa sluzokoža, najčešće cervikalnog brisa, genitalnih ili analnih površina, a mogu se uzeti i iz usne šupljine ili grla.
Tipizacija je važna jer omogućava pravovremenu procenu rizika, budući da identifikacija visokorizičnih tipova HPV-a pomaže u prepoznavanju osoba koje su pod većim rizikom za razvoj malignih bolesti, što omogućava ranije intervencije.
Pored toga, tipizacija ja veoma važna za praćenje toka bolesti kod osoba koje su već imale promene izazvane HPV-om.
Ova procedura pomaže u praćenju razvoja bolesti i prilagođavanju terapije radi postizanja najboljih rezultata.
Na kraju, tipizacija HPV virusa je korisna za određivanje potrebe za vakcinacijom, naročito kod osoba koje još nisu zaražene visokorizičnim tipovima.
Lečenje
Trenutno ne postoji specifičan lek koji direktno eliminiše HPV virus iz organizma.
Međutim, većina HPV infekcija prolazi spontano zahvaljujući imunom odgovoru tela, posebno kod mladih osoba, i ne izaziva dugotrajne zdravstvene probleme.
Kada se simptomi pojave, lečenje se usmerava na ublažavanje simptoma i uklanjanje promena koje je virus izazvao.
U nastavku slede neke od opcija za lečenje HPV infekcija i njenih manifestacija.
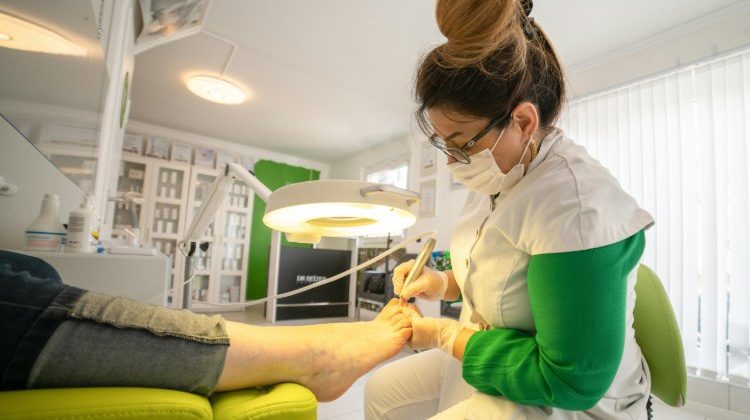
Lečenje bradavica
Za obične, palmoplantarne, ravne i genitalne bradavice, postoji nekoliko mogućnosti za uklanjanje, kao što su:
- Krioterapija: Korišćenje tečnog azota za zamrzavanje bradavica. Ovaj tretman je efikasan za sve vrste bradavica, uključujući genitalne.
- Elektrokauterizacija: Procedura koja koristi električnu struju da bi spalila bradavicu i oštećeno tkivo.
- Laserska terapija: Laser se koristi za uklanjanje bradavica i obnavljanje tkiva.
- Kiretaža: Hirurško struganje bradavice, ponekad u kombinaciji s krioterapijom ili elektrokauterizacijom.
Lečenje genitalnih bradavica
Genitalne bradavice mogu se lečiti pomoću nekoliko različitih metoda, u zavisnosti od njihove veličine, broja i lokacije.
Topikalni tretmani podrazumevaju upotrebu lekova poput imikvimoda, podofilina i sinekatehina.
Ovi lekovi nanose se direktno na bradavice kako bi se stimulisao imuni odgovor ili izazvalo uništenje bradavice.
Za veće ili teško dostupne bradavice, hirurška intervencija kojom se uklanja bradavica može biti najbolja opcija.
Lečenje prekanceroznih promena
Ako se HPV infekcija povezuje sa prekanceroznim promenama na grliću materice, vulvi, anusu ili u usnoj šupljini, postoje različiti tretmani za uklanjanje tkiva kod kog je došlo do promena
- Kriohirurgija: Zamrzavanje abnormalnih ćelija tečnim azotom.
- Konizacija: Hirurško uklanjanje problematičnog tkiva sa grlića materice, obično pomoću laserske ili radiotalasne tehnologije.
- LEEP, skraćeno od Loop Electrosurgical Excision Procedure: Procedura tokom koje se koristi električna struja da bi se uklonila promene sa grlića materice.
Lečenje karcinoma povezanih sa HPV-om
U slučajevima kada HPV infekcija napreduje u malignu bolest, poput raka grlića materice, anusa, penisa ili orofaringealnog karcinoma, lečenje zavisi od stadijuma bolesti i može uključivati:
- Hirurške procedure: Različitim hirurškim procedurama uklanjanje se tumor i zahvaćeno tkivo.
- Radioterapiju: Upotreba zračenja koje uništavanja kancerogene ćelije.
- Hemoterapiju: Podrazumeva korišćenje lekova koji ubijaju ili sprečavaju rast kancerogenih ćelija.
Komplikacije
HPV infekcija može uzrokovati različite komplikacije, od benignih promena na koži do ozbiljnih zdravstvenih problema, uključujući maligne bolesti.
Genitalne bradavice
Jedna od najčešćih komplikacija HPV infekcije su genitalne bradavice.
Iako nisu opasne po život, genitalne bradavice mogu izazvati nelagodu, svrab i bol, a u nekim slučajevima i biti uzrok stresa zbog njihovog izgleda i lokacije.
Takođe, postoji rizik od njihovog širenja na partnera putem seksualnog kontakta.
Rekurentna respiratorna papilomatoza
HPV može izazvati stvaranje papiloma u disajnim putevima, što rezultira retkom, ali ozbiljnom bolešću poznatom kao rekurentna respiratorna papilomatoza, skraćeno RRP.
Ova bolest uzrokuje rast benignih tumora u grlu, dušniku i plućima, što može otežati disanje i govor.
U težim slučajevima, potrebna je hirurška intervencija radi uklanjanja papiloma i održavanja prohodnosti disajnih puteva.
Prekancerozne promene
Neki tipovi HPV-a, naročito visokorizični tipovi, mogu izazvati intraepitelne neoplazije, odnosno prekancerozne promene u epitelu sluzokoža.
Ove promene mogu zahvatiti grlić materice, vulvu, vaginu, anus, penis i grlo.
Ako se ne leče, ove promene mogu napredovati u invazivne oblike raka.
Karcinomi povezani sa HPV-om
HPV infekcija je vodeći uzročnik raka grlića materice, ali je povezana i sa drugim vrstama karcinoma, uključujući vulve i vagine, penisa, anusa i orofaringealni karcinom.
Komplikacije HPV infekcije u trudnoći
Žene sa aktivnom HPV infekcijom ili genitalnim bradavicama mogu se suočiti sa komplikacijama tokom trudnoće.
Bradavice mogu rasti zbog hormonalnih promena i povećanog protoka krvi, što ponekad može otežati vaginalni porođaj.
Iako retko, HPV virus se može preneti na novorođenče tokom porođaja, što može dovesti do razvoja respiratorne papilomatoze kod deteta.
HPV i rak
HPV virus je glavni uzročnik nekoliko vrsta raka, pri čemu je rak grlića materice najčešći, a visokorizični tipovi HPV-a, poput tipova 16 i 18, odgovorni su za većinu slučajeva ovog raka.
HPV infekcija dovodi do promena na ćelijama grlića materice, koje, ako se ne leče, mogu napredovati u invazivni rak.
Ove prekancerozne promene poznate su kao cervikalne intraepitelne neoplazije i mogu se otkriti redovnim PAPA testom, koji omogućava rano prepoznavanje i tretman pre nego što se razvije rak.
HPV vakcinacija i skrining igraju ključnu ulogu u prevenciji raka grlića materice, ali i drugih maligniteta povezanih sa HPV-om.
HPV vakcina
HPV vakcina predstavlja jedan od najefikasnijih načina za prevenciju infekcija humanim papiloma virusom i smanjenje rizika od razvoja karcinoma povezanih sa ovim virusom, posebno raka grlića materice.
Vakcina deluje tako što stimuliše imuni sistem da prepozna i uništi HPV pre nego što izazove infekciju.
Trenutno su na tržištu dostupne tri vrste HPV vakcina:
- Cervarix: Štiti od dva visokorizična tipa HPV-a, 16 i 18, koji su odgovorni za većinu slučajeva raka grlića materice.
- Gardasil: Puža zaštitu od četiri tipa HPV-a, konkretno tipova 6, 11, 16, i 18. Tipovi 6 i 11 su odgovorni za većinu slučajeva genitalnih bradavica, dok tipovi 16 i 18 uzrokuju rak grlića materice.
- Gardasil 9: Proširena verzija Gardasil vakcine, koja pruža zaštitu od devet tipova HPV-a, uključujući dodatne visokorizične tipove, 31, 33, 45, 52, 58, čime se povećava zaštita od različitih oblika raka povezanih s HPV-om.
Kako funkcioniše vakcina?
HPV vakcine sadrže proteinske čestice slične HPV virusu, ali ne sadrže sam virus, te ne mogu izazvati infekciju.
Kada se vakcina ubrizga, imuni sistem prepoznaje te čestice kao strano telo i stvara antitela koja štite organizam u slučaju budućeg kontakta sa pravim HPV virusom.
Vakcina je najučinkovitija kada se primenjuje pre izlaganja virusu, odnosno pre početka seksualne aktivnosti, budući da se HPV najčešće prenosi seksualnim putem.
Međutim, vakcinacija može biti korisna i za osobe koje su već seksualno aktivne, jer može pružiti zaštitu od HPV tipova s kojima još nisu bile zaražene.
U kom uzrastu se daje vakcina?
Svetske zdravstvene organizacije i nacionalni programi preporučuju vakcinaciju dece, kako devojčica, tako i dečaka, obično u dobi od devet do 12 godina, pre početka seksualnih aktivnosti.
Vakcina se može primiti i kasnije, u adolescenciji ili odraslom dobu, ali je važno napomenuti da je preventivna efikasnost najveća pre izlaganja virusu.
Za mlađe osobe, od devet do 14 godina, preporučuje se davanje dve doze vakcine u razmaku od šest meseci.
Kod starijih osoba, obično se primenjuju tri doze vakcine kroz period od šest meseci.
Efikasnost
HPV vakcine su izuzetno efikasne u prevenciji infekcija HPV-om, posebno visokorizičnim tipovima koji uzrokuju rak grlića materice.
Istraživanja pokazuju da vakcine mogu smanjiti rizik od raka grlića materice za više od 90% ako se daju pre izlaganja virusu.
Pored toga, vakcina štiti od genitalnih bradavica i može smanjiti rizik od drugih karcinoma povezanih sa HPV-om.
Istraživanja sugerišu da HPV vakcine pružaju dugotrajnu zaštitu, a trenutni podaci pokazuju da imunitet traje najmanje 10 godina nakon vakcinacije.
Trenutno nema dokaza da je potrebna dodatna vakcinacija, takozvani busteri, nakon inicijalnog ciklusa vakcinacije, ali se istraživanja o dugoročnom imunitetu i dalje nastavljaju.
Iako vakcina pruža zaštitu od većine tipova HPV-a koji izazivaju rak i genitalne bradavice, ona ne štiti od svih tipova virusa.
Stoga je važno naglasiti da vakcinacija ne isključuje potrebu za redovnim PAPA testovima i skriningom raka grlića materice, čak i kod osoba koje su primile vakcinu.
Bezbednost i nuspojave
HPV vakcine su ispitane i pokazale su visok stepen bezbednosti.
Nuspojave su uglavnom blage i kratkotrajne, a uključuju bol na mestu ubrizgavanja, crvenilo, otok, glavobolju ili blagu temperaturu.
Ozbiljne nuspojave su veoma retke.
Prevencija
Najefikasniji način prevencije je vakcinacija, koja pruža zaštitu od najopasnijih tipova HPV-a, uključujući one koji uzrokuju rak grlića materice i genitalne bradavice.
Vakcina je posebno delotvorna kada se primeni pre početka seksualne aktivnosti, jer sprečava infekciju pre prvog kontakta sa virusom.
Pored vakcinacije, korišćenje zaštite tokom seksualnih odnosa, poput kondoma, može smanjiti rizik od prenosa HPV-a, iako ne pruža potpunu zaštitu jer virus može inficirati područja koja nisu pokrivena kondomom.
Održavanje dobrog imunološkog sistema kroz zdrav način života takođe može pomoći u borbi protiv infekcija, uključujući i HPV.
Redovni ginekološki pregledi i PAPA testovi neophodni su za rano otkrivanje promena i otpočinjanje lečenja, čime se može smanjiti rizik od razvoja raka uzrokovanog HPV-om.
Zaključak
HPV virus je veoma rasprostranjen virus koji može izazvati različite zdravstvene probleme, od benignih bradavica do ozbiljnih maligniteta, poput raka grlića materice.
Iako mnoge infekcije izazvane humanim papiloma virusom prolaze spontano bez ikakvih simptoma, visokorizični tipovi HPV-a mogu dovesti do razvoja karcinoma ako se ne otkriju i ne leče na vreme.
Redovan skrining, PAPA testovi i HPV vakcinacija predstavljaju ključne mere u prevenciji, omogućavajući rano otkrivanje promena i značajno smanjujući rizik od razvoja raka i drugih komplikacija povezanih sa HPV infekcijama.