Insulin u krvi je jedan od centralnih pokazatelja metaboličkog zdravlja, ali se njegov značaj često svodi isključivo na dijabetes, bez šireg razumevanja njegove uloge u organizmu.
Ovaj hormon učestvuje u gotovo svim ključnim metaboličkim procesima, od regulacije glukoze do skladištenja energije, sinteze proteina i održavanja hormonske ravnoteže.
Samim tim, svako odstupanje u njegovom lučenju ili delovanju ima potencijal da utiče na čitav niz organskih sistema, često mnogo pre nego što se razviju jasno prepoznatljive bolesti.
Savremen način života, koji prati visok energetski unos, smanjeno kretanje i hroničan stres, doveo je do porasta poremećaja povezanih sa insulinom.
Hiperinsulinemija, insulinska rezistencija i poremećaji tolerancije na glukozu danas se sve češće otkrivaju i kod osoba bez formalno postavljene dijagnoze dijabetesa.
Istovremeno, smanjeno lučenje insulina može dovesti do ozbiljnih zdravstvenih problema koji zahtevaju rano prepoznavanje i odgovarajuće lečenje.
U ovom članku objasnićemo šta je insulin i koja je njegova uloga u organizmu, kako se meri i koje su referentne vrednosti, kao i koji su mogući uzroci i načini lečenja povišenog ili sniženog insulina.
Šta je insulin?
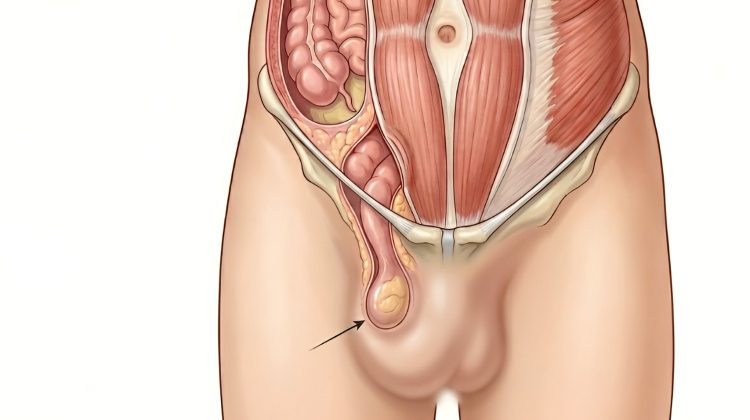
Insulin je peptidni hormon koji se proizvodi u beta ćelijama Langerhansovih ostrvaca pankreasa.
Njegova osnovna fiziološka uloga jeste regulacija koncentracije glukoze u krvi, ali njegovo delovanje obuhvata znatno širi spektar metaboličkih procesa.
Nakon obroka, posebno onog bogatog ugljenim hidratima, dolazi do porasta nivoa glukoze u krvi.
Ovaj porast stimuliše pankreas da luči insulin, koji zatim omogućava ulazak glukoze iz krvi u ćelije, gde se koristi kao izvor energije ili se skladišti u obliku glikogena.
Insulin deluje putem specifičnih insulinskih receptora koji se nalaze na površini ćelija koje imaju insulinske receptore, pre svega ćelije mišića, masnog tkiva i jetre.
Vezivanjem insulina za receptor pokreće se niz intracelularnih signala koji dovode do povećanog transporta glukoze u ćeliju, čime se direktno snižava koncentracija glukoze u krvi i sprečava razvoj hiperglikemije.
Pored regulacije glukoze, insulin ima snažan anabolički efekat.
Insulin podstiče sintezu glikogena u jetri i mišićima, stimuliše sintezu masnih kiselina i triglicerida u masnom tkivu, kao i sintezu proteina u mišićima.
Istovremeno, insulin inhibira procese razgradnje, kao što su glikogenoliza, lipoliza i proteoliza, pa se zbog ovih osobina smatra hormonom skladištenja energije.
U normalnim uslovima, lučenje insulina je precizno regulisan proces koji se prilagođava trenutnim potrebama organizma.
Pored glukoze, na lučenje insulina utiču i aminokiseline, masne kiseline, gastrointestinalni hormoni, kao i autonomni nervni sistem.
Svako narušavanje ovog složenog mehanizma može dovesti do poremećaja u nivou insulina u krvi, što ima dalekosežne posledice po celokupno zdravlje.
Analize i referentne vrednosti
Merenje insulina u krvi predstavlja važan dijagnostički alat u proceni metaboličkog statusa organizma.
Za razliku od glukoze, čije se vrednosti rutinski određuju, insulin se ređe analizira, ali njegovo tumačenje pruža dublji uvid u funkciju pankreasa i osetljivost tkiva na insulin.
Najčešće se proveravaju vrednosti bazalnog insulina, odnosno insulina natašte, i postprandijalnog insulina, koji se meri nakon opterećenja glukozom ili posle obroka.
Bazalni insulin se meri ujutru, nakon perioda gladovanja od najmanje osam do dvanaest sati.
Ova vrednost odražava osnovno lučenje insulina u stanju mirovanja i daje informacije o tome koliko pankreas mora da radi da bi održao normalan nivo glukoze u krvi u odsustvu unosa hrane.
Povišene bazalne vrednosti često ukazuju na insulinsku rezistenciju, dok niske vrednosti mogu ukazivati na smanjenu funkciju beta ćelija pankreasa.
Postprandijalni insulin se najčešće meri 120 minuta nakon oralnog testa opterećenja glukozom, pa se često naziva i samo insulin 120 min.
Ovaj test podrazumeva unos određene količine glukoze, nakon čega se prati odgovor organizma kroz merenje glukoze i insulina u određenim vremenskim intervalima.
Insulin nakon 120 minuta daje uvid u sposobnost pankreasa da adekvatno odgovori na glikemijsko opterećenje i u efikasnost insulina na nivou perifernih tkiva.
Razlika između bazalnog i postprandijalnog insulina ima poseban dijagnostički značaj.
Bazalni insulin odražava osnovnu hormonsku aktivnost, dok postprandijalni insulin pokazuje kako organizam reaguje na realne metaboličke izazove.
Kod osoba sa očuvanom insulinskom osetljivošću, porast insulina nakon obroka je umeren i prolazan, dok je kod osoba sa insulinskom rezistencijom ovaj porast često izražen i produžen.
Normalne vrednosti insulina
Referentne vrednosti insulina mogu se blago razlikovati u zavisnosti od laboratorije, metode merenja i korišćenih jedinica.
Najčešće se insulin izražava u mikrojedinicama po mililitru.
Za bazalni insulin, vrednosti koje se smatraju normalnim obično se kreću u rasponu od približno 2 do 25 µIU/mL, pri čemu su optimalne vrednosti kod metabolički zdravih osoba često bliže donjoj polovini ovog raspona.
Kod postprandijalnog insulina, naročito vrednosti nakon 120 minuta, referentni opseg je širi i zavisi od protokola testiranja.
U zdravom organizmu, nivo insulina nakon dva sata treba da se približi bazalnim vrednostima ili da bude blago povišen, što ukazuje na efikasnu regulaciju glukoze.
Značajno povišene vrednosti u ovom periodu mogu ukazivati na poremećaj u odgovoru na insulin.
Dakle, referentne vrednosti insulina se obično kreću u sledećim rasponima:
- Bazalni insulin: od 2 do 25 mIU/L
- Insulin 120 minuta nakon obroka: od 25 do 60 mIU/L, u zavisnosti od individualnih karakteristika organizma i protokola testiranja
Tumačenje vrednosti insulina ne sme se posmatrati izolovano, već analiza insulina dobija puni smisao tek u kombinaciji sa vrednostima glukoze u krvi, indeksom telesne mase, obimom struka i drugim metaboličkim parametrima.
Povišen nivo insulina u krvi najčešće ukazuje na to da organizam proizvodi veće količine hormona kako bi prevazišao smanjenu osetljivost ćelija na njegovo delovanje.
Ovo stanje se naziva hiperinsulinemija i često predstavlja ranu fazu metaboličkih poremećaja.
U ovoj fazi, nivo glukoze u krvi može još uvek biti u granicama normale, ali je metabolička ravnoteža već narušena.
Nizak nivo insulina može imati različite uzroke i klinička značenja, u zavisnosti od vrednosti glukoze u krvi i opšteg metaboličkog stanja organizma.
Kod zdravih osoba, nizak bazalni insulin uz normalnu glikemiju može ukazivati na dobru insulinsku osetljivost.
S druge strane, nizak insulin uz povišenu glukozu može ukazivati na smanjenu sposobnost pankreasa da proizvodi insulin, što je karakteristično za dijabetes tipa 1 i uznapredovale faze dijabetesa tipa 2.
HOMA indeks
U medicinskoj dijagnostici često se koristi i HOMA indeks, koji služi za procenu stepena insulinske rezistencije na osnovu bazalnih vrednosti glukoze i insulina u krvi.
HOMA indeks se izračunava prema formuli koja uključuje koncentraciju glukoze natašte izraženu u mmol/L i koncentraciju insulina natašte izraženu u µIU/mL, pri čemu se njihov proizvod deli konstantom 22.5:
- Formula za izračunavanje HOMA indeksa: glukoza × insulin / 22.5
Vrednosti HOMA indeksa ispod približno 2 smatraju se uobičajenim i ukazuju na očuvanu insulinsku osetljivost, dok vrednosti između 2 i 2.5 mogu upućivati na početne poremećaje.
Vrednosti veće od 2.5 najčešće su povezane sa insulinskom rezistencijom, naročito u kontekstu gojaznosti, metaboličkog sindroma i poremećaja regulacije glukoze.
Povišen nivo insulina
Hiperinsulinemija predstavlja stanje u kojem je nivo insulina u krvi hronično povišen u odnosu na fiziološke potrebe organizma.
Ovo stanje se često razvija postepeno i može biti prisutno godinama pre nego što dođe do jasnih poremećaja u nivou glukoze u krvi.
Iz ovog razloga se hiperinsulinemija smatra jednim od najranijih pokazatelja metaboličke disfunkcije.
U početnim fazama, povišen insulin uspeva da održi normalan nivo glukoze, ali po cenu stalnog preopterećenja pankreasa.
Vremenom, beta ćelije gube sposobnost da odgovore na povećane zahteve, što dovodi do porasta glukoze u krvi i razvoja dijabetesa tipa 2.
Osim toga, hronično povišen insulin ima direktne negativne efekte na krvne sudove, lipidni profil i hormonsku ravnotežu.
Hiperinsulinemija je usko povezana sa savremenim načinom života, koji karakterišu visok unos rafinisanih ugljenih hidrata, sedentarne navike i hronični stres.
Međutim, genetski faktori takođe igraju značajnu ulogu u razvoju ovog stanja.
Uzroci povišenog nivoa insulina
Najčešći uzrok hiperinsulinemije je insulinska rezistencija, stanje u kojem ćelije postaju manje osetljive na delovanje insulina.
Kao odgovor na ovu smanjenu osetljivost, pankreas luči sve veće količine insulina kako bi postigao isti metabolički efekat.
Insulinska rezistencija se često razvija u kontekstu prekomerne telesne mase, naročito centralne ili abdominalne gojaznosti, kod koje dolazi do nakupljanja masti oko abdomena.
Pored toga, mogu biti prisutni i drugi simptomi insulinske rezistencije koji dodatno upućuju na dodatne analize, poput tromesečnog šećera ili OGTT testa.
Ishrana bogata prostim šećerima i visoko prerađenim namirnicama predstavlja značajan faktor rizika jer česti nagli porasti glukoze u krvi dovode do ponavljanog intenzivnog lučenja insulina, što vremenom doprinosi iscrpljivanju regulacionih mehanizama.
Nedostatak fizičke aktivnosti dodatno pogoršava ovaj proces, budući da mišićno tkivo predstavlja jedan od glavnih potrošača glukoze.
Hormonski poremećaji, kao što su sindrom policističnih jajnika, Kušingov sindrom i poremećaji štitne žlezde, takođe mogu doprineti razvoju hiperinsulinemije.
U ređim slučajevima, povišen insulin može biti posledica insulinoma, retkog tumora pankreasa koji nekontrolisano luči insulin.
Određeni lekovi, uključujući kortikosteroide i određene lekove koji se koriste u psihijatriji, mogu indirektno povećati nivo insulina utičući na metabolizam glukoze i telesnu masu.
Genetska predispozicija i porodična istorija metaboličkih bolesti dodatno povećavaju rizik od razvoja ovog stanja.
Simptomi i posledice visokog nivoa insulina
Hiperinsulinemija u ranim fazama često prolazi bez jasnih simptoma, što otežava njeno pravovremeno prepoznavanje.
Kako stanje napreduje, mogu se javiti nespecifični simptomi koji uključuju hronični umor, izraženu potrebu za slatkom hranom i učestale epizode gladi ubrzo nakon obroka.
Ovi simptomi su posledica oscilacija u nivou glukoze koje nastaju usled neefikasnog delovanja insulina.
Povišen insulin podstiče skladištenje masti i otežava njeno razlaganje, što doprinosi postepenom povećanju telesne mase.
Posebno je izraženo nakupljanje masnog tkiva u predelu abdomena, koje je metabolički aktivno i dodatno pogoršava insulinsku rezistenciju.
Ovaj začarani krug predstavlja osnovu metaboličkog sindroma.
Dugoročne posledice hiperinsulinemije uključuju povećan rizik od razvoja dijabetesa tipa 2, hipertenzije i dislipidemije.
Hronično povišen insulin takođe utiče na zadebljanje zidova krvnih sudova i smanjenje njihove elastičnosti, čime se povećava rizik od ateroskleroze i kardiovaskularnih bolesti.
Pored toga, hiperinsulinemija može uticati na hormonalnu ravnotežu, što se kod žena često manifestuje poremećajima menstrualnog ciklusa i problemima sa plodnošću.
Nizak nivo insulina
Hipoinsulinemija je stanje u kojem je koncentracija insulina u krvi niža od fiziološki potrebne za održavanje normalnog metabolizma glukoze.
Ovo stanje najčešće se povezuje sa ozbiljnim poremećajem funkcije pankreasa i predstavlja osnovni patofiziološki mehanizam dijabetesa tipa 1.
Za razliku od hiperinsulinemije, koja može dugo postojati bez izraženih simptoma, hipoinsulinemija relativno brzo dovodi do klinički značajnih poremećaja.
Insulin je neophodan za transport glukoze iz krvi u ćelije, pa kada ga nema dovoljno, glukoza ostaje u krvotoku, dok ćelije ostaju bez adekvatnog izvora energije.
Organizam tada prelazi na alternativne metaboličke puteve, što uključuje razgradnju masti i proteina, sa posledičnim stvaranjem ketonskih tela.
Ovaj proces može dovesti do metaboličke acidoze i drugih životno ugrožavajućih stanja.
Nizak nivo insulina može biti apsolutan, kada je lučenje insulina gotovo potpuno odsutno, ili relativan, kada količina insulina nije dovoljna u odnosu na potrebe organizma. Razlikovanje ova dva oblika ima veliki značaj u kliničkoj praksi, jer utiče na izbor terapije i prognozu bolesti.
Uzroci niskog nivoa insulina
Najčešći uzrok hipoinsulinemije jeste autoimuno razaranje beta ćelija pankreasa, koje dovodi do dijabetesa tipa 1. U ovom procesu, imunološki sistem pogrešno prepoznaje sopstvene ćelije pankreasa kao strane i postepeno ih uništava. Kako se broj funkcionalnih beta ćelija smanjuje, tako opada i sposobnost organizma da proizvodi insulin.
Genetski faktori imaju važnu ulogu u razvoju ovog oblika dijabetesa, ali su za njegovu manifestaciju često potrebni i dodatni okidači, poput virusnih infekcija ili drugih faktora iz okruženja. Proces razaranja beta ćelija može trajati mesecima ili godinama pre nego što se pojave prvi simptomi, ali kada se izgubi kritična masa ćelija, hipoinsulinemija postaje klinički očigledna.
Oštećenje pankreasa usled hroničnog pankreatitisa, trauma, operativnih zahvata ili tumora takođe može dovesti do smanjenog lučenja insulina. U ovim slučajevima, hipoinsulinemija se često javlja zajedno sa poremećajem lučenja drugih pankreasnih enzima i hormona.
U uznapredovalim fazama dijabetesa tipa 2 može doći do tzv. iscrpljivanja beta ćelija. Nakon godina pojačanog lučenja insulina usled insulinske rezistencije, pankreas postepeno gubi sposobnost da proizvodi dovoljne količine hormona. U ovom stadijumu, iako dijabetes tipa 2 inicijalno nije karakterisan nedostatkom insulina, može se razviti relativna ili čak apsolutna hipoinsulinemija.
Ređi uzroci uključuju genetske poremećaje sinteze insulina, teške nutritivne deficite i određene endokrine poremećaje koji utiču na regulaciju pankreasne funkcije.
Simptomi i posledice nedostatka insulina
Nedostatak insulina ima direktne i indirektne posledice na gotovo sve metaboličke procese u organizmu, a najizraženija posledica jeste hronično povišen nivo glukoze u krvi, odnosno hiperglikemija.
Kako glukoza ne može da uđe u ćelije bez prisustva insulina, dolazi do njenog nagomilavanja u krvotoku, dok ćelije ostaju bez neophodne energije.
Ovo se manifestuje simptomima kao što su prekomerna žeđ, učestalo mokrenje, umor i povišen apetit.
Organizam na ovo stanje reaguje pojačanom razgradnjom masti, što dovodi do stvaranja ketona.
Nakupljanje ketona u krvi može izazvati dijabetičku ketoacidozu, ozbiljno stanje koje se manifestuje simptomima kao što su mučnina, povraćanje, ubrzano disanje, miris daha koji podseća na aceton, i u teškim slučajevima, poremećaj svesti.
U ovoj fazi, može doći i do prisustva ketona u urinu, što je jedan od ključnih simptoma ketoacidoze.
Ketoacidoza zahteva hitnu medicinsku pomoć.
Razgradnja proteina iz mišića dovodi do smanjenja mišićne mase i opšte slabosti, a takođe se može javiti prisustvo proteina u urinu, što ukazuje na oštećenje bubrega, koji ne može da radi pravilno zbog visoke koncentracije glukoze i ketona u krvi.
Dugotrajni nedostatak insulina utiče i na poremećaj elektrolitnog balansa, što može imati ozbiljne posledice po rad srca i nervnog sistema, uzrokujući simptome poput vrtoglavice, aritmije i smanjenje refleksa.
Dugoročno, nekontrolisana hiperglikemija dovodi do oštećenja krvnih sudova i nerava, te može doći do hroničnih komplikacija dijabetesa, koje uključuju oštećenje bubrega, perifernih nerava i oka, kao što su dijabetička retinopatija, makularni edem, katarakta i glaukom.
Ove komplikacije značajno utiču na kvalitet života i predstavljaju jedan od glavnih uzroka invaliditeta kod osoba sa dijabetesom.
Insulin i dijabetes
Insulin i dijabetes su neraskidivo povezani pojmovi u endokrinologiji.
Dijabetes melitus predstavlja grupu hroničnih metaboličkih poremećaja koje karakteriše povišen nivo glukoze u krvi, a osnovni mehanizam ovog poremećaja uvek uključuje insulin.
Razlike između pojedinih tipova dijabetesa zasnivaju se upravo na načinu na koji je insulin uključen u patološki proces:
- Dijabetes tipa 1: Ovaj oblik dijabetesa karakteriše apsolutni nedostatak insulina. Zbog autoimunog razaranja beta ćelija u pankreasu, organizam ne može da proizvodi insulin, što znači da osoba mora da ga uzima doživotno kao nadoknadu. Dijabetes tipa 1 najčešće se razvija u detinjstvu ili adolescenciji, ali može se javiti i u odraslom dobu.
- Dijabetes tipa 2: Dijabetes tipa 2 je znatno češći i u ranim fazama ne podrazumeva potpuno odsustvo insulina. U početnim stadijumima često dolazi do hiperinsulinemije, što je povišen nivo insulina u krvi kao odgovor na insulinsku rezistenciju. Kako vreme odmiče, beta ćelije pankreasa postepeno gube sposobnost da proizvode dovoljno insulina, što dovodi do relativno smanjenog nivoa insulina u krvi.
Pored ova dva osnovna tipa dijabetesa, treba pomenuti i gestacijski dijabetes, koji se javlja tokom trudnoće i povezan je sa hormonskim promenama koje smanjuju osetljivost tkiva na insulin.
U većini slučajeva, proizvodnja insulina je očuvana, ali nije dovoljna da savlada povećane metaboličke zahteve.
Nakon porođaja, nivo insulina i glukoze se najčešće normalizuju, ali rizik od razvoja dijabetesa tipa 2 ostaje povećan.
Postoje i ređi oblici dijabetesa, poput monogenih formi, kod kojih su poremećaji u proizvodnji ili delovanju insulina posledica specifičnih genetskih mutacija.
Insulin i lečenje dijabetesa
Primena insulina predstavlja osnov terapije dijabetesa tipa 1 i neizostavan deo lečenja uznapredovalog dijabetesa tipa 2.
Cilj insulinske terapije je da se nadoknadi nedostatak hormona i omogući održavanje glikemije u granicama koje sprečavaju akutne i hronične komplikacije.
Razvoj savremenih insulinskih preparata omogućio je bolje oponašanje fiziološkog lučenja insulina.
Lekovi na bazi insulina svrstavaju se u tri osnovne grupe:
- Brzodelujući insulini: Deluju brzo jer počinju da snižavaju nivo šećera u krvi oko 20 minuta nakon primene, sa maksimalnim dejstvom u trajanju od jednog do dva sata, i ukupnim trajanjem od pet do šest sati. Lekovi iz ove grupe koriste se za kontrolu glikemije nakon obroka.
- Kratkodelujući insulini: Iako se nazivaju brzim, njihovo delovanje je sporije, što ih čini pogodnijim za osobe sa gastropatijom ili one koji koriste dodatne lekove.
- Dugodelujući insulini: Deluju od 18 do 26 sati, ali kod nekih osoba efekat traje kraće, zbog čega može biti korisno podeliti dozu na dva dela za bolju kontrolu.
Kod dijabetesa tipa 2, insulin se uvodi kada oralni antidijabetici i promene životnih navika više nisu dovoljni za postizanje adekvatne glikemijske kontrole.
U ovim slučajevima, insulin se često kombinuje sa drugim lekovima koji poboljšavaju osetljivost na insulin ili smanjuju proizvodnju glukoze u jetri, kao što su metformin, sulfonilureje, DPP-4 inhibitori, SGLT2 inhibitori, kao što je empagliflozin ili GLP-1 agonisti poput semaglutida.
Insulinska terapija zahteva pažljivo praćenje, jer neadekvatna doza može dovesti do hipoglikemije ili hiperglikemije, a edukacija pacijenata i individualan pristup su od nemerljivog značaja za uspešno lečenje.
Ishrana i životne navike imaju dubok i dugoročan uticaj na nivo insulina u krvi i osetljivost tkiva na njegovo delovanje.
Iako su genetski faktori značajni, savremeni način života predstavlja jedan od glavnih razloga porasta metaboličkih poremećaja povezanih sa insulinom.
Uticaj ishrane na insulin ne ogleda se samo u količini unetih ugljenih hidrata, već i u njihovom kvalitetu, rasporedu obroka i kombinaciji sa drugim nutritivnim komponentama.
Fizička aktivnost dodatno modifikuje odgovor organizma na insulin i predstavlja jedan od najefikasnijih prirodnih načina za poboljšanje insulinske osetljivosti.
Ishrana i insulin
Unos ugljenih hidrata ima direktan uticaj na lučenje insulina.
Namirnice sa visokim glikemijskim indeksom dovode do naglog porasta glukoze u krvi, što zahteva intenzivno lučenje insulina, a učestala konzumacija ovakvih namirnica može vremenom doprineti razvoju insulinske rezistencije.
Namirnice koje spadaju u ovu grupu uključuju:
- Beli hleb i testeninu od belog brašna
- Beli pirinač
- Slatkiše
- Gazirane napitke i sokove
- Brzu hranu, kao što je pomfrit ili pržena jela
- Zaslađivači i sirupi kao što su sirup od pirinča, tapioke, javora, agave ili kukuruza, sve vrste šećera uključujući i kokosov šećer, med
- Slatki musli i energetske pločice
Složeni ugljeni hidrati, bogati vlaknima, sporije se razgrađuju i dovode do umerenijeg porasta glukoze i insulina.
Vlakna usporavaju pražnjenje želuca i apsorpciju glukoze, čime se smanjuje opterećenje pankreasa. Pored toga, adekvatan unos namirnica bogatih proteinima i zdravih masti doprinosi stabilnijem metaboličkom odgovoru nakon obroka.
Raspored obroka i ukupni energetski unos takođe utiču na nivo insulina.
Hronični kalorijski suficit povezan je sa povećanim lučenjem insulina i razvojem insulinske rezistencije, dok umereno smanjenje energetskog unosa može poboljšati insulinsku osetljivost.
Druge efikasne mere koje se mogu preduzeti radi smanjenja naglog skoka šećera u krvi nakon obroka bogatog ugljenih hidrata uključuju:
- Sirće pre obroka: Konzumiranje male količine sirćeta pre obroka, naročito jabukovog sirćeta koje je najviše istraženo, može usporiti pražnjenje želuca i smanjiti nagli porast šećera u krvi nakon obroka bogatog ugljenim hidratima. Sirće se može piti razblaženo u vodi, ili kao dodatak salati.
- Kretanje posle obroka: Lagana fizička aktivnost poput šetnje od 10 do 20 minuta neposredno nakon jela pomaže mišićima da efikasnije koriste glukozu iz krvi, čime se ublažava postprandijalni skok šećera.
-
Redosled namirnica:
Unošenje povrća, zdravih masti i proteina pre ugljenih hidrata može usporiti varenje i apsorpciju glukoze, što doprinosi stabilnijem i postepenijem porastu šećera u krvi u poređenju sa konzumiranjem ugljenih hidrata na početku obroka. Najbolje rezultate daje konzumiranje povrća, nakon toga proteina i masti, i na kraju ugljenih hidrata.
Takođe, zamena šećera i zaslađivača sa onim koji ne utiču na nivo šećera u krvi ili imaju blaži uticaj, može biti od koristi.
Ovakvi zaslađivači uključuju eritritol, steviju i ksilitol, kao i zaslađivače na bazi vlakana poput inulina.
Fizička aktivnost i insulin
Fizička aktivnost ima višestruko povoljan efekat na regulaciju insulina.
Mišićna kontrakcija omogućava ulazak glukoze u ćelije nezavisno od insulina, čime se smanjuje nivo glukoze u krvi i potreba za lučenjem ovog hormona.
Redovno kretanje povećava broj i funkcionalnost insulinskih receptora, što poboljšava odgovor tkiva na insulin.
Aerobne aktivnosti, poput hodanja, trčanja i vožnje bicikla, doprinose poboljšanju metaboličke fleksibilnosti, dok trening snage povećava mišićnu masu, koja predstavlja važan rezervoar za skladištenje glukoze.
Kombinacija različitih oblika fizičke aktivnosti je najefikasniji pristup u regulaciji insulina.
S druge strane, sedentarni način života, sa dugim periodima sedenja, povezan je sa smanjenom insulinskom osetljivošću, čak i kod osoba koje povremeno vežbaju.
Iz ovog razloga važno je redovno kretanje tokom dana, a ne samo nekoliko strukturisanih treninga u toku nedelje.
Zaključak
Insulin je najvažniji regulator energetskog i metaboličkog balansa u organizmu, ali njegova uloga daleko prevazilazi samo snižavanje glukoze u krvi.
Ovaj hormon kontroliše iskorišćavanje hranljivih materija, skladištenje energije, sintezu proteina i očuvanje stabilne hormonske ravnoteže, zbog čega promene u nivou ili efikasnosti insulina imaju značajne posledice po zdravlje.
Najčešće se proverava vrednost bazalnog insulina, kojom se meri koncentracija nakon najmanje osam sati bez jela, ali važnu ulogu ima i postprandijalni insulin, najčešće insulin 120 minuta nakon obroka.
Zajedno sa koncentracijom glukoze u krvi, ovi parametri omogućavaju precizniju procenu metaboličkog zdravlja i dijagnostikovanje eventualnih poremećaja.
Povišen nivo insulina najčešće ukazuje na smanjenu osetljivost tkiva i rane faze metaboličkih poremećaja, koje mogu postojati dugo bez jasnih simptoma.
S druge strane, nedostatak insulina dovodi do brzog poremećaja regulacije glukoze, prelaska organizma na alternativne metaboličke puteve i razvoja stanja koja mogu biti opasna po život.
Redovno kontrolisanje insulina, posebno kod predisponiranih pacijenata, kao i osoba sa simptomima insulinske rezistencije, od velikog je značaja za rano otkrivanje promena i otpočinjanje lečenja.